放疗不神秘,流程全解析
我们经常会碰到放疗的患者因为不清楚流程而多有抱怨,
有的患者也会觉得过程繁琐,晕头转向。
今天我们就来揭秘一下神叨叨的放疗科医生都在“搞什么鬼”。
都说哥是神秘的化身。
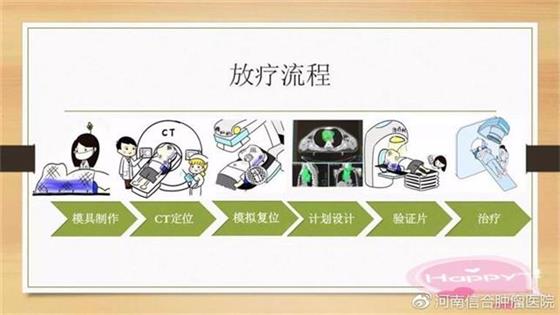
放疗的准备和治疗过程比较复杂和精细,涉及到多种不同的分工,
大致可分为以下几个步骤:
模具制作
每个患者都有自己专属的“个性化”模具,根据身体某个部位的轮廓进行“量身定做”。
模具的作用是在放疗时固定患者体位、
使患者在每次治疗的时候可以保持相同的姿势和体位。
医生根据病灶所在的部位,为患者选择合适的模具,
例如脑部放疗的患者用头膜、上胸部病灶用头颈肩面罩、下胸部或腹部病灶用真空垫等。
注意:患者在制作模具时,一定要放轻松、找到自己感觉相对舒适的体位,
再对模具进行固定。因为每次治疗都要重复这个体位、
并且在这个体位上保持静止至少数分钟甚至十来分钟,
如果制作模具时比较紧张导致体位十分别扭,
这个体位的重复性恐怕就比较差,
也就会影响到后续治疗的精确度。

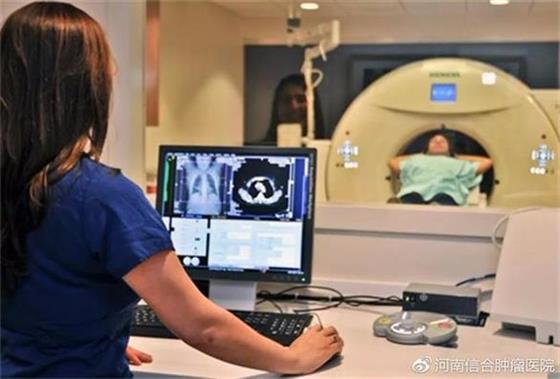
CT模拟定位
CT模拟定位也叫初次定位。
CT定位片是放疗计划的基础,
医生根据定位片来确定所要照射的病灶(靶区)和需要保护的正常组织。
患者在模具固定的体位下进行CT定位扫描(增强或平扫)。
CT定位时,会在模具和患者体表留下初步定位标记线。
注意:肺部扫描的患者,
需要根据医生的指令来控制呼吸:平静呼吸、吸气后屏住或者呼气后屏住。
模拟复位
模拟复位也叫二次定位,在常规模拟机上进行,
目的是确定真实治疗时的等中心。医生在CT定位片上勾画好靶区后,
由物理师选定放疗照射的等中心(不一定是病灶的中心)。
在常规模拟机下,将初步定位的中心移至新的等中心,
并在患者体表产生复位后的新标记线(真实治疗时使用),
这些标记线将需要一直保持到放疗结束。
有时候,需借助模拟机的透视功能,观察肺癌病灶随呼吸而运动的幅度、
或吞钡造影下食管癌病灶的轮廓随吞咽而变化的幅度,
由此判断医生所确定的照射范围是否充分。
注意:患者需要根据医生的指令来控制呼吸或吞咽动作。

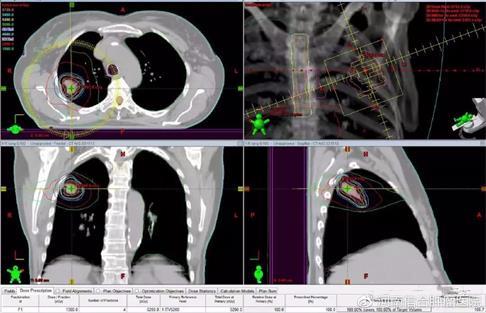
放疗计划设计
确定治疗的等中心后,物理师便开始制作放疗计划了。
根据医生对靶区的处方剂量和对正常组织所限定的安全剂量,
物理师通过计算机为每位患者进行个性化的照射野设置和剂量计算。
这个步骤需要医生和物理师之间相互沟通,不断调整计划直至满意。
放疗计划直接关系到患者未来治疗的预估疗效和安全性,
一个好的放疗计划需要既让肿瘤得到完整、高剂量的治疗,
又要照顾到周边正常组织不被牵连照射以减少副反应的发生率。
为达到这一目的,有时候理想的计划需要反复多次调试,
相当耗时耗力(一般需要数天,复杂的计划需要更久)。
注意:这个阶段,患者们所能做的就是等待,耐心、耐心、再耐心。
但请坚信,慢工出细活,为了您的治疗更安全更有效,耐心等待总是值得的。
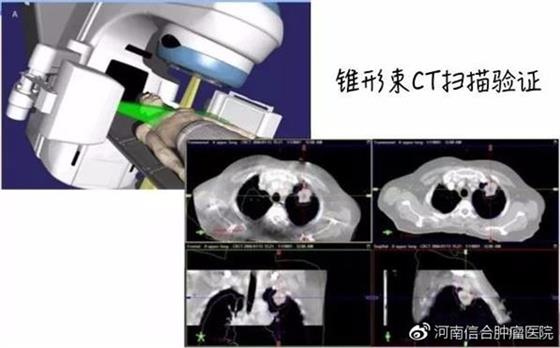
验证片
放疗前准备的最后一道工序,就是患者躺在治疗加速器上,
模拟真实治疗时的体位拍摄验证片。
医生通过比对验证片和放疗计划产生的虚拟射野片,
校正误差,以确认患者在实际治疗时的三维坐标与放疗计划所设定的三维坐标是一致的。
对治疗精确度有较高要求时(例如立体定向放疗),
需要通过锥形束CT扫描的三维图像来比对和验证治疗的准确性。
开始治疗
常规放疗一天一次,从周一至周五治疗,周末休息,
每次数分钟,持续5-6周(脑转移或骨转移放疗约2周)。
立体定向放疗一般隔天一次或一天一次,每次十几分钟,持续2周左右。
你知道吗?放疗前准备工作的每个步骤都要求较高的精确性,
尽量减少误差,目的是为了在治疗时能将我们设定的处方剂量准确地聚焦到肿瘤,
并且尽量避免对周边的正常组织不必要的照射。
在放疗的前期准备和治疗过程中,患者自始至终都清醒着,
不需麻醉也没有疼痛,患者可以明明白白地自主参与其中各个环节,
绝不是“两眼一抹黑,听凭摆布”,
而医患之间的相互配合在很大程度上决定了治疗的准确性。
